O Descolamento de Retina é uma condição oftalmológica séria que exige atenção imediata. Trata-se da separação da camada da retina de sua base nutritiva, o que pode comprometer de forma irreversível a visão se não houver intervenção rápida.
Entender os sinais de alerta, as causas, o diagnóstico e as opções de tratamento cirúrgico é essencial para agir com agilidade e preservar a saúde visual.
Neste artigo, você vai entender o que é o descolamento de retina, quais são seus sintomas, as causas mais comuns, como é feito o diagnóstico e quais são as opções de tratamento cirúrgico disponíveis.
O que é o descolamento de retina
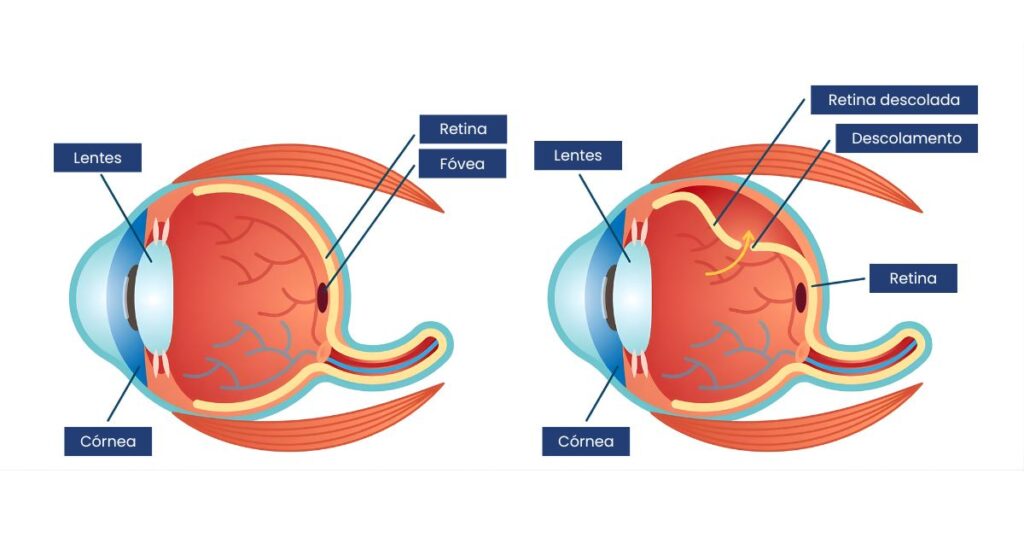
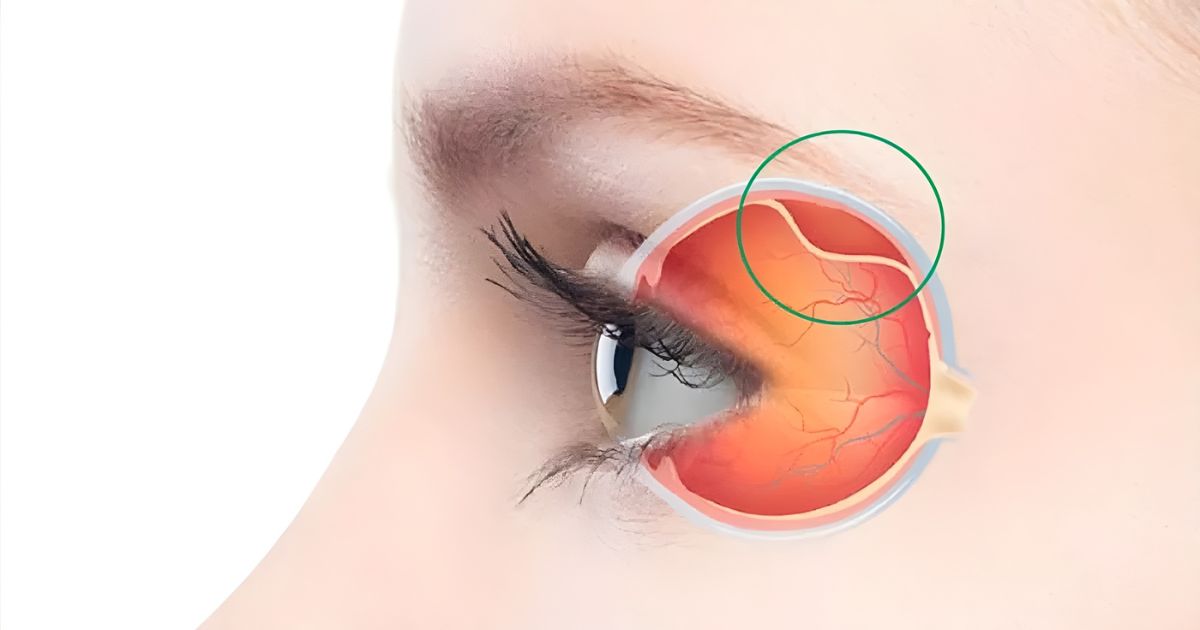
Imagine a retina como o “filme” de uma câmera fotográfica dentro do olho, uma fina membrana que recebe a luz, gera impulsos e envia ao cérebro para interpretar em imagens. Quando essa membrana se “descola” da parede interna do olho, é como se o filme fosse puxado para trás, perdendo o contato com o sensor que o alimenta.
Na prática: a retina neurossensorial separa-se do epitélio pigmentado subjacente ou da estrutura que lhe dá suporte.
Essa separação interrompe o fornecimento de nutrientes e oxigênio à retina e, se não tratada, pode causar degeneração das células visuais com perda de visão.
Pense num piso de ladrilhos (retina) assentado sobre cimento (suporte); se o cimento é removido ou infiltra-se água por baixo, os ladrilhos começam a soltar-se e o piso perde firmeza. No olho, o líquido ou tração faz com que a retina “solte-se”.
Saiba mais sobre todas as doenças de retina neste artigo completo.
Principais causas e fatores de risco
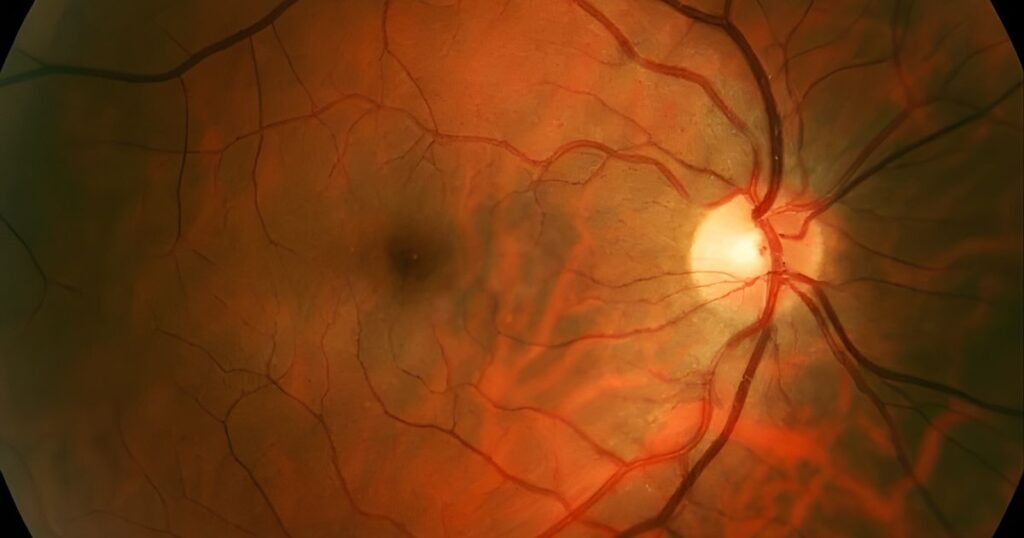
Existem vários mecanismos que podem levar ao descolamento da retina, e entender quais são ajuda a identificar quem está em maior risco.
Tipos principais de descolamento de retina
Segundo a literatura, há três principais tipos de descolamento:
- Regmatogênico: é o mais comum. Surge com uma ruptura ou rasgo na retina, permitindo que o vítreo (gel que preenche o olho) se infiltre e acumule sob a retina.
- Tracional: a retina é “puxada” por membranas fibrovasculares (por exemplo em Retinopatia Diabética).
- Exsudativo ou seroso: acumula-se líquido sob a retina sem que haja necessariamente um rasgo. Pode ocorrer em processos inflamatórios, tumores, maculopatia serosa central.
Fatores de risco
Alguns fatores aumentam bastante a probabilidade de ocorrer descolamento de retina. Exemplos incluem:
- Miopia de alto grau.
- Cirurgia ocular prévia (como catarata) ou trauma ocular.
- História familiar de descolamento de retina.
- Doenças que afetam vasos ou retina (como retinopatia diabética).
- Envelhecimento: o vítreo torna-se mais líquido e pode puxar a retina.
Imagine uma lâmina de vidro apoiada sobre um suporte de borracha. Se a borracha secar (como o vítreo envelhecendo) ou for fisgada por um puxão (trauma), a lâmina pode rachar ou se levantar, assim ocorre o descolamento retiniano.
Sinais de alerta do descolamento de retina
Detectar cedo esses sinais pode fazer toda a diferença para a recuperação da visão. Segue uma descrição mais ampla com exemplos.
Sintomas comuns relacionados a descolamento de retina
- Flashes de luz (fotopsias): sensação de “faíscas” ou “raios de luz” — especialmente quando você mexe o olho ou cabeça.
- Aumento súbito de moscas volantes (“floaters”): pontos escuros ou filamentos que parecem flutuar no campo de visão.
- “Cortina escura” ou sombra cobrindo parte do campo visual: indica que a retina já está se separando.
- Perda súbita ou progressiva da acuidade visual: pode começar periférica e depois atingir a área central se a mácula estiver envolvida.
- Distorção ou visão “embaçada” sem dor: importante observar mesmo sem desconforto ocular.
Se você está sentado assistindo TV e, de repente, percebe uma “cortina” escura que parece descer sobre o olho, ou vê vários pontos novos “dançando” no seu campo de visão, isso é um alerta vermelho. Não espere para “ver se melhora”, consulte um oftalmologista imediatamente.
Por que a urgência?
Quanto mais rápido for o atendimento, maiores as chances de recuperar a visão. No tipo regmatogênico, por exemplo, se a mácula (área central da retina) ainda não estiver afetada, o prognóstico melhora.
Como é feito o diagnóstico para descolamento de retina
Para diagnosticar o descolamento de retina é necessário um exame oftalmológico completo com dilatação pupilar, às vezes complementado com exames de imagem.
Etapas e exames para descolamento de retina
- Fundoscopia indireta / mapeamento de retina: o médico examina com dilatação pupilar o fundo do olho e visualiza a área elevada ou rasgos. É o exame mais importante para o diagnóstico.
- Ultrassom ocular (B-scan): usado quando há opacidades vítreas (sangue no olho ou catarata) e a visualização direta é difícil.
- Tomografia de Coerência Óptica (OCT): permite ver camadas da retina com alta resolução, útil para avaliar se a mácula está envolvida.
- Exame de acuidade visual, pressão intraocular, campo visual: muito necessários pois ajudam a avaliar o impacto funcional.
Imagine que você tem um balão transparente (o olho) com um papel colado por dentro (a retina). O médico usa um “flashlight” (oftalmoscópio) para olhar por dentro do balão; se a visão estiver turva, ele pode usar uma “sonda de ultrassom” para mapear o interior.
Importante
Se o paciente tiver sintomas de alerta, não espere agendar horário daqui a 2 semanas, este diagnóstico é considerado uma emergência oftalmológica
Cirurgia e tratamento para o descolamento de retina
O tratamento do descolamento de retina é primordialmente cirúrgico, embora existam cuidados complementares. Quanto mais cedo for a intervenção, melhores os resultados.
Principais técnicas cirúrgicas para descolamento de retina
Retinopexia pneumática: injeção de uma bolha de gás no olho. A bolha pressiona a retina descolada contra a parede do olho; o paciente pode precisar manter a cabeça em determinada posição para que a bolha fique “em cima” da área comprometida. Após isso, o rasgo é selado com laser ou crioterapia. Ideal para casos menos extensos ou rasgos simples.
Indentação escleral (introflexão escleral): o cirurgião posiciona uma faixa ou esponja de silicone externamente na esclera (parte branca do olho) para “empurrar” a parede ocular em direção à retina e reduzir a tração. Indicado em casos mais amplos ou rasgos múltiplos.
Vitrectomia via pars plana: remoção do gel vítreo que sustenta a retina, substituição por gás ou óleo de silicone e selagem dos rasgos. É a técnica mais utilizada em casos graves ou com complicações. Permite tratar casos complexos, como com hemorragia vítrea ou tração significativa.
Tratamentos complementares
- Laser (fotocoagulação) ou crioterapia (congelamento) para selar rasgos ou buracos antes ou após a cirurgia.
- Em alguns casos de descolamento exsudativo, o tratamento também deve abordar a causa subjacente (inflamação, tumor, vaso).
Recuperação e expectativas
- A maioria dos casos tratados dentro das primeiras 24-72 horas tem melhor prognóstico. Preferencialmente na primeira semana.
- A visão não retorna sempre ao “nível anterior” , depende de quão cedo foi tratado, se a mácula foi atingida, e da extensão.
- O pós-operatório exige cuidados: evitar esforços físicos, manter posicionamento adequado, comparecer a consultas de acompanhamento, usar colírios conforme orientação.
Exemplo clínico
Um paciente com miopia alta percebeu de manhã “várias moscas voando” e ao olhar para um fundo escuro, “raios” de luz. No exame foi identificado um rasgo e um pequeno descolamento periférico.
Foi feita retinopexia pneumática naquele mesmo dia; ele manteve a cabeça inclinada para trás por 48h. Em 2 semanas a retina estava aplicada e após 3 meses tinha quase a visão de antes.
Saiba tudo sobre as principais cirurgias de retina neste artigo completo.
Como prevenir o descolamento de retina

Embora nem todos os casos possam ser prevenidos, há estratégias para reduzir o risco ou detectar o problema precocemente.
Boas práticas
- Realizar exames oftalmológicos regulares, especialmente se estiver em algum grupo de risco (miopia alta, histórico familiar, cirurgia ocular).
- Proteger os olhos de traumas, ao praticar esportes ou em situações de impacto.
- Controlar doenças sistêmicas que afetam os olhos, como diabetes, hipertensão.
- Ficar atento aos sintomas de aviso: se surgir, consultar com urgência.
- Evitar voos ou mudanças bruscas de pressão só após orientação médica se tiver sido tratado.
Dra. Denise Câmara Barcellos: referência em retina no Espírito Santo

A Dra. Denise Câmara Barcellos é oftalmologista e especialista em retina clínica e cirúrgica referência no Espírito Santo, com ampla experiência no diagnóstico e tratamento de doenças como o descolamento de retina.
Com formação pela UFES, especialização pela USP e atendimento na CORE Clínica de Olhos e Retina, em Vila Velha, a Dra. Denise alia tecnologia de ponta, precisão técnica e atendimento humanizado para oferecer o melhor cuidado visual aos pacientes capixabas.
👁 Agende sua consulta e cuide da sua visão com segurança e confiança.